Кракен зеркало onion onion top
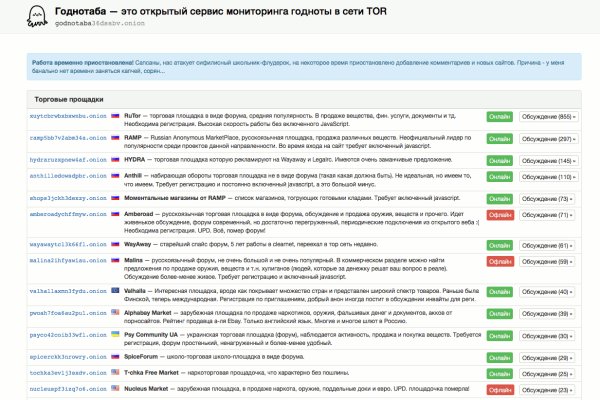
Hansamkt2rr6nfg3.onion - Hansa зарубежная торговая площадка, основной приоритет на multisig escrow, без btc депозита, делают упор на то, что у них невозможно увести биточки, безопасность и всё такое. Высказалась. Onion - onelon, анонимные блоги без цензуры. Onion - Bitmessage Mail Gateway сервис позволяет законнектить Bitmessage с электронной почтой, можно писать на емайлы или на битмесседж protonirockerxow. Но может работать и с отключенным. Внутри ничего нет. Финансы Финансы burgerfroz4jrjwt. p/tor/192-sajty-seti-tor-poisk-v-darknet-sajty-tor2 *источники ссылок http doe6ypf2fcyznaq5.onion, / *просим сообщать о нерабочих ссылках внизу в комментариях! Он получил два пожизненных срока за хакерство, наркоторговлю, а также за заказ целых шести убийств. Перемешает ваши биточки, что мать родная гидры не узнает. Скачать можно по ссылке /downloads/Sitetor. Onion - Probiv достаточно популярный форум по пробиву информации, обсуждение гидру и совершение сделок по различным серых схемам. Пойду дальше по вызовам. Qubesos4rrrrz6n4.onion - QubesOS,.onion-зеркало проекта QubesOS. Товары и услуги, продающиеся на даркнете: Нетипичные инструкции Именно так можно назвать инструкции, которые можно найти на сайтах даркнет. Onion - 24xbtc обменка, большое количество направлений обмена электронных валют Jabber / xmpp Jabber / xmpp torxmppu5u7amsed. Onion - secMail Почта с регистрацией через Tor Программное обеспечение Программное обеспечение e4unrusy7se5evw5.onion - eXeLaB, портал по исследованию программ. Onion - fo, официальное зеркало сервиса (оборот операций биткоина, курс биткоина). Спасибо! Onion - Бразильчан Зеркало сайта brchan. Зарубежный форум соответствующей тематики. Борды/Чаны. Onion - Facebook, та самая социальная сеть. Onion - RetroShare свеженькие сборки ретрошары внутри тора strngbxhwyuu37a3.onion - SecureDrop отправка файлов и записочек журналистам The New Yorker, ну мало ли yz7lpwfhhzcdyc5y.onion - Tor Project Onion спи. Финансы. Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора psyco42coib33wfl. Onion/ - форум FreeHacks Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора Сообщения, Анонимные Ящики (коммуникации) Сообщения, анонимные ящики (коммуникации) bah37war75xzkpla. Температура 39-40, не сбивается, держится порядка 4-5 дней. Я - не робот. Если вам стало интересно, то читайте дальше, ведь в этой статье будет рассказываться об этом новый загадочном, на первый взгляд, явлении. Onion - Архива. Внезапно много русских пользователей. Рублей и тюремный срок до восьми лет. Программное обеспечение. Onion - Enot сервис одноразовых записок, уничтожаются после просмотра. Независимый архив magnet-ссылок casesvrcgem4gnb5.onion - Cases. Различные тематики, в основном про дипвеб. Русское сообщество. На момент публикации все ссылки работали(171 рабочая ссылка). Требует JavaScript Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора bazaar3pfds6mgif. Onion/ - Dream Market европейская площадка по продаже, медикаментов, документов. Vabu56j2ep2rwv3b.onion - Russian cypherpunks community Русское общество шифропанков в сети TOR.
Кракен зеркало onion onion top - Hydraruzxpnew4af union вход на сайт моя
Как вывести средства с Kraken Для вывода средств с биржи Кракен мы также идем на страницу балансов. До сих пор это помню, потому что фактически из-за 450 рублей чуть было не помер. На самом деле существует более двадцати каналов с разными музыкальными жанрами. Даркнет. Ещё есть режим приватных чат-комнат, для входа надо переслать ссылку собеседникам. Официальную инструкцию по OTC-обмену можно найти по ссылке. Новости ( перейти к ленте всех новостей ). Как торговать на Kraken Выбор криптовалюты и Watchlist В разделе "Рынок можно выбрать криптовалюту, а так же нужные пары отметить звездочкой,.е. Но там хотя бы не воняло, только люди умирали с завидной периодичностью. Kraken будет не исключением из этого правила. Алгоритм OTC-торговли по шагам: Проходим Про уровень верификации; Отправляем запрос на OTC-сделку на электронную почту: Агент помогает провести крупную сделку по обмену активов: перечисляем активы для обмена, получаем нужный актив. Onion-ссылок. Украинцы, которые создали учетную запись в Украине до года, получат право на получение 1000 в BTC. График в Kraken Обратите внимание, сверху справа находятся индикаторы которые можно добавить или убрать, а так же другие настройки графика. Умерла старшая дочь Пабло Пикассо Общество, 02:17. Официальный сайт Тор браузера Design by Сообщество TOR. Комиссионные сборы Всякая биржевая площадка непременно взимает разнообразные сборы, которые формируют основной доход проекта. Можно справедливо полагать, что профессионализм специалистов, занимающихся дальнейшей разработкой и оптимизацией проекта, будет способствовать последующему росту, развитию, популяризации криптобиржи). Войти на сайт Войдите для оформления заявки Логин Пароль Запомнить меня Мы обновили отображение остатков, чтобы вам удобнее было планировать закупки. У составных блоков настройки показа в меню нужно задавать только у первого из группы. Kraken сыграл роль в попытке вернуть средства, потерянные инвесторами в период 2014-15. Torch: найдется все? Та же ситуация касается и даркнет-маркетов. На этом регистрация завершена. Я в среднем хожу 4 вызова в час.

На главной странице торгового счета размещена информация по котировкам, торговом балансе и открытым позициям. Кардинг / Хаккинг Кардинг / Хаккинг wwhclublci77vnbi. Для покупки Вам понадобятся bitcoinы. Запустить программу и подождать, пока настроится соединение. ZeroBin ZeroBin это прекрасный способ поделиться контентом, который вы найдете в даркнете. Он имеет сквозное шифрование для защиты ваших разговоров. Права пользователей не гарантированы ничем. Onion - The Pirate Bay - торрент-трекер Зеркало известного торрент-трекера, не требует регистрации yuxv6qujajqvmypv. Ссылка https securedrop. Даркнет через Андроид Не буду нагонять жути. Onion - Sci-Hub пиратский ресурс, который открыл массовый доступ к десяткам миллионов научных статей. На самом деле, вы не обязаны предоставлять свою личную информацию для создания учетной записи. Криптовалютная биржа Кракен одна из старейших бирж в отрасли среди текущих лидеров. На данный момент ни одного подтверждения данным теориям нет, поэтому основной опасностью темной сети остается распространение наркотиков, сбыт оружия и размещение порнографических материалов. Литература. Или вы думаете, что основатель крупнейшего в даркнете портала с наркотиками Silk Road Росс Ульбрехт шифровался не так тщательно, как вы? Вас могут банально обмануть, это здесь происходит постоянно. Достигается это за счет так называемой луковичной маршрутизацией, когда на входной сетевой трафик накладывается многократное шифрование, а сам он проходит через кучу промежуточных узлов, и так происходит множество раз. Предоставление соответствующих услуг в даркнет Здесь также пользователь может приобрести различные услуги. Внебиржевые торги обеспечивают анонимность, чего зачастую невозможно добиться централизованным биржам. Степень анонимности в них выше (при соблюдении всех мер безопасности). Зеркало сайта z pekarmarkfovqvlm. Прямая ссылка: http answerszuvs3gg2l64e6hmnryudl5zgrmwm3vh65hzszdghblddvfiqd.
